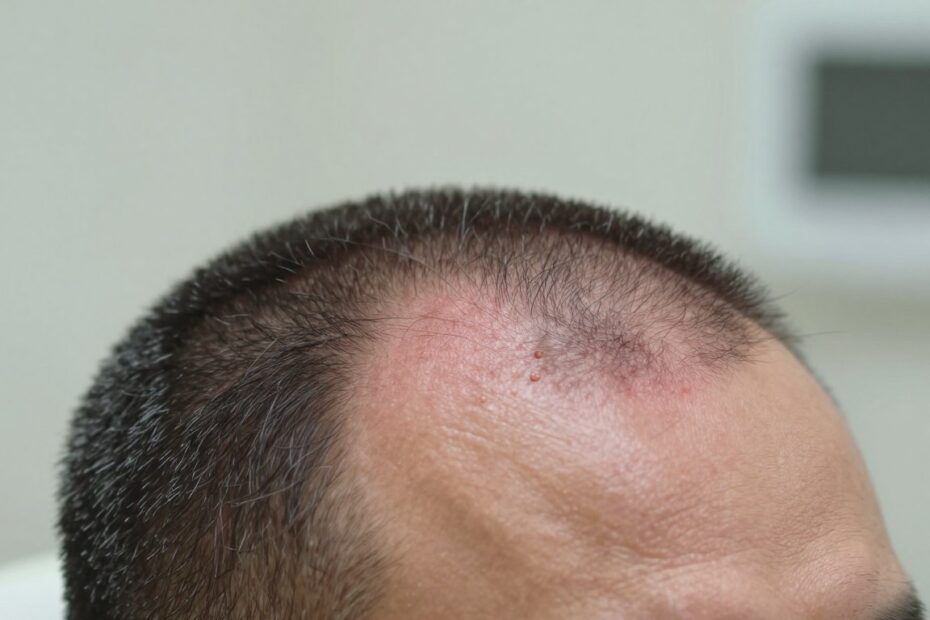
Czy pojedyncze czerwone krostki zawsze są błahe, czy czasem skrywają coś poważniejszego?
W tym krótkim wprowadzeniu wyjaśnimy, jak odczytać sygnały ze skóry i kiedy warto zgłosić się do lekarza.
Najczęściej zmiany pojawiają się po depilacji, goleniu lub tarciu ubraniem. Małe grudki 2–5 mm z rumieniem, świądem lub pieczeniem zwykle ustępują same. Jednak gdy zmiany rosną, pojawia się ropa, gorączka lub rozległe ogniska, sytuacja może być poważniejsza.
W dalszej części omówimy przyczyny, różnice względem podobnych problemów skórnych oraz proste zasady pielęgnacji i profilaktyki nawrotów.
Kluczowe wnioski
- Małe, bolesne grudki często są łagodne.
- Sygnały alarmowe: ropa, szybkie powiększanie się zmian, gorączka.
- Przyczyny to podrażnienia i zakażenia bakteryjne lub grzybicze.
- Profilaktyka: delikatna higiena i unikanie silnego tarcia.
- Brak poprawy w kilka dni wymaga konsultacji medycznej.
Zapalenie mieszków włosowych – co to jest i dlaczego pojawia się na skórze
Zapalenie mieszków włosowych to miejscowy stan zapalny wokół ujścia włosa. Dotyczy zarówno powierzchownych warstw, jak i głębszych okolic, co wpływa na ból i czas gojenia.
Struktury, czyli mieszków, to miejsca, z których wyrastają włosy. Ich ujścia są podatne na podrażnienia. Mikrourazy podczas golenia, drapania czy tarcia ułatwiają przenikanie drobnoustrojów.
Najczęściej przyczyną jest zakażenie bakteryjne, często przez bakterie Staphylococcus aureus. Jednak infekcje mogą też mieć podłoże grzybicze, wirusowe lub drożdżakowe.
- Powierzchowne — krótszy czas gojenia, mniejszy ból.
- Głębokie — silniejszy ból, ropienie i dłuższe leczenie.
Zmiany mogą pojawiać się niemal wszędzie tam, gdzie są włosy — nie tylko na twarzy. Latem problem nasila się przez pot, wilgoć, częste golenie, obcisłe ubrania i baseny.
Warto pamiętać: nie zawsze winna jest higiena. Kosmetyki komedogenne lub leki, np. kortykosteroidy, także mogą być przyczyną zapalenia mieszków.
Zapalenie mieszków włosowych objawy – jak wyglądają zmiany i co powinno zaniepokoić
Na skórze zwykle widzimy drobne, bolesne krostki z rumieniem wokół włosa. Typowe grudki mają 2–5 mm, często mają włos w środku i czerwone otoczenie.
Pacjenci zgłaszają świąd, pieczenie lub tkliwość. Silny ból może sugerować głębsze zajęcie mieszka i większe ryzyko ropienia.
Zmiany mogą być wypełnione płynem surowiczym lub ropą. Krostka z treścią surowiczą zwykle goi się łatwiej. Ropna zmiana wymaga częściej leczenia przeciwbakteryjnego.
- Czerwone flagi: szybkie powiększanie, rozległy obrzęk, ropne guzki lub czyraki, nawroty oraz ogólne złe samopoczucie z gorączką.
- Czego nie robić: nie drapać, nie wyciskać i nie golić zmienionego miejsca.
| Cecha | Surowicza | Ropna |
|---|---|---|
| Wygląd | Przezroczysty płyn | Żółta lub zielonkawa ropa |
| Ból | Niewielki | Silny, tkliwy |
| Leczenie | Zwykle miejscowe | Miejscowe + antybiotyk w razie potrzeby |
Zmiany mogą występować pojedynczo lub w skupiskach. Pęknięcie ułatwia szerzenie zakażenia na okolicę, dlatego ważna jest szybka reakcja i ograniczenie urazów.
Jak odróżnić zapalenie mieszków włosowych od trądziku, alergii i rogowacenia mieszkowego
Kilka cech pozwoli rozpoznać różnicę. W przypadku zapalenia mieszków włosowych często widać krostkę z włosem w środku i rumień wokół ujścia.
Trądzik na twarzy zwykle obejmuje zaskórniki i strefy łojotokowe. Jego tłem są sebum i czynniki hormonalne.
Alergia kontaktowa daje rozlane zaczerwienienie i intensywny świąd. Zmiany pojawiają się po kontakcie z kosmetykiem lub detergentem.
Rogowacenie mieszkowe objawia się drobnymi, szorstkimi „kropkami”. Są zwykle suche i niebolesne, bez ropnych krostek.
- Wskaźnik włosa: obecność włosa w środku krostki sugeruje zapalenie.
- Sposób rozwoju: pojawienie się po goleniu, basenie lub tarciu podpowiada zakażenie lub podrażnienie.
- Rozległość i świąd: alergia daje szerokie zaczerwienienie i silny świąd.
| Cecha | Zapalenie mieszków włosowych | Trądzik | Rogowacenie mieszkowe |
|---|---|---|---|
| Obecność włosa | często | rzadko | nie |
| Rumień okołomieszkowy | tak | częściowo | nie |
| Świąd | umiarkowany | zwykle niewielki | może być przy suchości |
| Przyczyna | infekcja/podrażnienie | sebum/hormony | zaburzone rogowacenie naskórka |
W przypadkach trudnych do rozróżnienia, zwłaszcza na twarzy, konsultacja dermatologiczna jest wskazana. Lekarz oceni sposób rozwoju zmian i dobierze właściwe leczenie.
Przyczyny zapalenia mieszków włosowych: zakażenie, podrażnienie, kosmetyki i leki
Początek procesu zwykle wiąże się z przerwaniem ciągłości naskórka. Najpierw dochodzi do uszkodzenia bariery, potem następuje wniknięcie drobnoustrojów lub zablokowanie ujścia mieszka.
Najczęstszy scenariusz to etiologia bakteryjna z udziałem gronkowca złocistego. Wtedy dominują małe krostki, czasem z wysiękiem ropnym.
W sprzyjających warunkach podejrzewa się też inne patogeny. Po skażonej wodzie pojawia się Pseudomonas aeruginosa, a bakterie Gram-ujemne (Klebsiella, Enterobacter) bywają u osób z zaburzoną florą skóry.
Drożdżaki Malassezia i grzyby częściej występują w okolicach o większym natłuszczeniu i na skórze głowy. Wirus opryszczki lub roztocza Demodex także mogą wpływać na rozwój zmian.
- Przyczyny niezakaźne: tarcie, obcisła odzież, okluzja opatrunkami, intensywne pocenie.
- Winowajcy w łazience: zużyte maszynki, brak dezynfekcji narzędzi, kosmetyków komedogennych i agresywnych żeli.
- Leki (np. kortykosteroidy) mogą być przyczyną przewlekłej niedrożności ujść — wspomnij o nich lekarzowi.
| Etap | Co się dzieje | Przykłady |
|---|---|---|
| Uszkodzenie bariery | Zwiększone ryzyko wniknięcia | golenie, depilacji, tarcie |
| Wniknięcie drobnoustrojów | Rozwój infekcji | gronkowiec złocisty, Pseudomonas |
| Zablokowanie ujścia | Zapalenie bez bakterii | kosmetyków komedogennych, opatrunki |
Kto jest bardziej narażony na zapalenia mieszków włosowych
Stan zdrowia i styl życia mocno wpływają na podatność skóry na infekcje i podrażnienia.
Wyższe ryzyko mają osoby z cukrzycą oraz pacjenci z obniżoną odpornością — np. po przeszczepie, chemioterapii lub z HIV. W tych przypadkach gojenie jest wolniejsze, a choroba może być cięższa i dawać rozległe zmiany.
Choroby skóry takie jak trądzik, egzema czy liszaj zwiększają podatność skóry na nawroty. Otyłość i stałe tarcie w fałdach sprzyjają utrzymaniu wilgoci i podrażnieniom.
Osoby często depilujące się lub pracujące w warunkach wysokiej temperatury i wilgoci mają więcej mikrourazów. Długie siedzenie (pośladki, tył ud), obcisłe ubrania i nadmierna potliwość także zwiększają ryzyko zapalenia mieszków.
Co warto przygotować przed wizytą u lekarza:
- lista chorób przewlekłych i przyjmowanych leków;
- częstotliwość nawrotów i miejsca zmian;
- stosowane kosmetyki i sposób depilacji.
Zapalenie mieszków włosowych po goleniu i depilacji – jak rozpoznać i co zmienić
Zabiegi usuwania owłosienia często prowokują miejscowe podrażnienia i bolesne grudki. Po zabiegu pojawiają się krostki dokładnie tam, gdzie przejeżdżała maszynka, a tarcie ubraniem nasila pieczenie.
Typowe błędy techniczne to golenie pod włos, zbyt mocny nacisk, golenie na sucho i tępe ostrza. Te praktyki zwiększają ryzyko wrastania włosków i rozwoju stanu zapalnego.
Co zmienić? Golenie zgodnie z kierunkiem wzrostu włosa, krótsze pociągnięcia i użycie produktu, który poprawia poślizg. Mycie skóry po depilacji i czysta, sucha maszynka to podstawa.
Higiena narzędzi — regularne czyszczenie, dezynfekcja i unikanie przechowywania wilgotnej maszynki. Jednorazówki należy wymieniać po kilku użyciach.
Kiedy przerwać: zaprzestań golenia, jeśli skóra jest podrażniona lub są aktywne grudki. Przy nawracających zmianach warto rozważyć zmianę metody depilacji lub konsultację w sprawie IPL/lasera.
| Błąd | Efekt | Zalecenie |
|---|---|---|
| Golenie pod włos | Wrastanie włosków | Golenie zgodne z kierunkiem wzrostu |
| Tępe ostrza | Podrażnienie | Wymiana ostrza, krótsze pociągnięcia |
| Przechowywanie wilgotne | Zanieczyszczenie narzędzia | Czyszczenie i suszenie, dezynfekcja |
| Depilacja przy podrażnieniu | Rozsiew zmian | Przerwać zabieg do wygojenia |
Zapalenie mieszków włosowych po basenie i jacuzzi: kiedy podejrzewać Pseudomonas
Gorąca, stojąca woda w wannie z hydromasażem sprzyja szybkiemu rozwojowi zmian skórnych po kąpieli. Pseudomonas aeruginosa to najczęstszy winowajca tzw. hot-tub folliculitis.
W wywiadzie ważne są informacje o basenie, saunie lub jacuzzi. Zwróć uwagę, czy zmiany pojawiły się w miejscach przykrytych strojem.
Co zrobić w domu: weź prysznic natychmiast po kąpieli, szybko zdejmuj mokry strój i unikaj jacuzzi przy uszkodzonej skórze. Te proste kroki zmniejszają ryzyko zakażenia.
Jeśli zmiany są liczne, bolesne lub nie ustępują, skonsultuj się z lekarzem. W gabinecie może być zlecony wymaz z krostek, by dobrać odpowiednie leczenie.
- Sprawdź, czy dolegliwości zaczęły się po wizycie na basenie.
- Zwróć uwagę na lokalizację pod kostiumem kąpielowym.
- Nie każdy przypadek wymaga antybiotyku, lecz narastanie zmian powinno uruchomić diagnostykę.
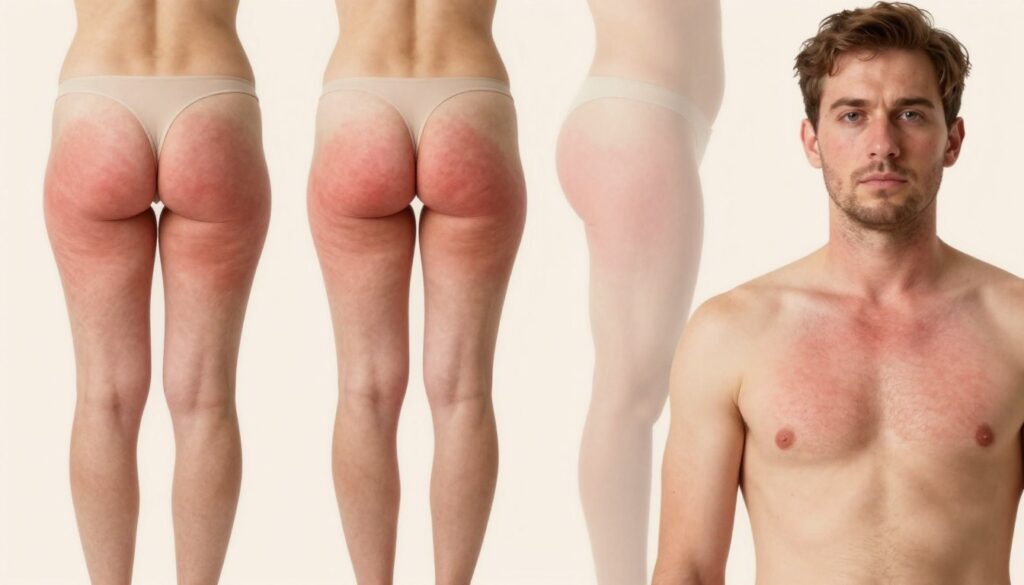
Lokalizacje zmian i ich specyfika: nogi, pośladki, uda, plecy, klatka piersiowa, twarz
Zmiany skórne mają różny obraz w zależności od miejsca na ciele. Na nogach i łydkach grudki pojawiają się często po goleniu. Tu dominują wrastające włosy i drobne urazy.
Na plecach oraz klatce piersiowej problem zwykle łączy się z nadmiernym poceniem i okluzją. Te obszary są podatne na rozsiane zmiany po treningu lub pracy fizycznej.
Pośladki i tylna część ud to klasyczna lokalizacja z powodu tarcia, ucisku i długiego siedzenia. Słaba wentylacja sprzyja nawrotom i większym ogniskom.
W obrębie twarzy zmiany mogą przypominać trądzik, zwłaszcza przy goleniu zarostu. Zwróć uwagę na ryzyko blizn po rozdrapaniu oraz na możliwe zakażenia gronkowcowe.
Praktyczne rady dotyczące odzieży: wybieraj przewiewne tkaniny, unikaj ciasnych legginsów i syntetyków podczas zaostrzeń. To zmniejszy podrażnienie i rozsiew zmian po ciele.
| Obszar | Typowe przyczyny | Jak działać |
|---|---|---|
| Nogi/łydki | golenie, wrastanie włosów | golenie zgodne z kierunkiem, nawilżanie |
| Pośladki/uda | tarcie, siedzenie, okluzja | luźne ubranie, częste przerwy w siedzeniu |
| Plecy/klatka | pocenie, odzież sportowa | przewiewne materiały, mycie po treningu |
Jeśli zmiany są nietypowe lub nawracają, rozważ diagnostykę w kierunku specyficznego czynnika. Lekarz dobierze leczenie w oparciu o przyczynę i lokalizację zmian.
Zapalenie mieszków włosowych na głowie: objawy, możliwe powikłania i kiedy reagować szybko
Zmiany na skórze głowy często zaczynają się od swędzących krostek i tkliwości przy przedniej linii włosów.
Krostki mają zwykle 2–5 mm i mogą zasychać w brunatne strupy, które złuszczają się po 3–4 tygodniach. Takie obrazy bywa określane jako acne necrotica miliaris lub Propionibacterium folliculitis.
Konsekwencje to bliznowacenie i miejscowe ubytki włosów przy nasilonym zapaleniu. U kobiet w wieku 40–50 lat problem pojawia się częściej.
Przyczynami mogą być Cutibacterium acnes, Malassezia, Demodex czy Staphylococcus aureus. Rzadziej winny jest HSV.
Domowe leczenie punktowe często zawodzi — włosy utrudniają aplikację, a niektóre postacie wymagają terapii doustnej, np. antybiotyków lub izotretynoiny.
Kiedy zgłosić się do specjalisty:
- nasilony ból lub sączenie,
- strupy z ubytkami skóry,
- widoczne przerzedzenie włosów lub częste nawroty.
| Cecha | Opis | Znaczenie |
|---|---|---|
| Wygląd | Świąd, krosty 2–5 mm, brunatne strupy | Typowy obraz na skalpie |
| Możliwi sprawcy | Cutibacterium, Malassezia, Demodex, Staph. | Różna terapia w zależności od czynnika |
| Leczenie | Miejscowe rzadko wystarcza; często doustne | Szybka konsultacja dermatologiczna |
Kiedy iść do lekarza: sygnały alarmowe oraz diagnostyka
Brak poprawy po 48–72 godzinach to sygnał, by skontaktować się z lekarzem rodzinnym. W przypadku pogorszenia, lekarz pokieruje dalej do dermatologa.
Progi decyzji: brak poprawy po 2–3 dniach, rozszerzanie się zmian, silny ból, czyraki, nawroty lub duże skupiska — to moment, by działać.
Sygnały alarmowe obejmują gorączkę, osłabienie, szybko narastający rumień i obrzęk. Zwróć uwagę na zmiany w okolicach twarzy lub skóry głowy z ubytkami.
Przygotuj się do wizyty: notuj, kiedy zaczęły się objawy, czy była depilacja lub wizyta na basenie/jacuzzi, stosowane kosmetyki i leki. Ta informacja ułatwi diagnozę.
Diagnostyka może obejmować wymaz z krostek, by wykryć bakterie lub inne czynniki. Trafne badanie wpływa na wybór leczenia — antybiotyk lub terapia przeciwgrzybicza.
| Wskazanie | Co robić | Dlaczego |
|---|---|---|
| Brak poprawy 48–72 h | kontakt z lekarzem | wykluczyć zakażenie lub pogorszenie |
| Gorączka / osłabienie | pilna konsultacja | może być uogólniony stan zapalny |
| Nawracające zmiany | diagnostyka dermatologiczna | szukać przyczyny i zapobiec nawrotom |
Uwaga: wiele przypadków ustępuje samoistnie, lecz nieprawidłowe samoleczenie (np. niepotrzebne antybiotyki lub drażniące preparaty) może przedłużać zapalenia i zwiększać nawroty.
Leczenie zapalenia mieszków włosowych: co może zalecić dermatolog
Plan leczenia ustala się po ocenie stanu skóry i wynikach ewentualnego wymazu. Lekarz zaczyna od prostych środków — antyseptyk z chlorheksydyną i miejscowe antybiotyki (erytromycyna, klindamycyna).
W przypadku nasilonego zakażenia lub rozsiewu konieczne bywają antybiotyki doustne, np. doksycyklina lub erytromycyna. Przy podejrzeniu MRSA terapia może być złożona i wymaga kontroli specjalisty.
Inne opcje to nadtlenek benzoilu lub kwas salicylowy dla zmniejszenia stanu zapalnego oraz leki przeciwhistaminowe przy świądzie (loratadyna, cetyryzyna).
Ważne: nie każdy środek na krosty jest właściwy — wybór zależy od tego, czy dominują bakterie, drożdżaki czy czynnik drażniący.
Stosowanie zaleconych preparatów wymaga regularności i pełnego kursu. Nie przerywaj terapii „bo już lepiej”.
- Pytania do lekarza: czy wykonać wymaz, jak zmniejszyć ryzyko nawrotów, czy zmienić metodę depilacji?
- Monitoruj zmiany codziennie i zgłoś pogorszenie lub brak poprawy po kilku dniach.
| Stopień | Przykładowe leczenie | Kiedy |
|---|---|---|
| Łagodne | Chlorheksydyna, miejscowe antybiotyki | pojedyncze grudki |
| Umiarkowane | Doustne antybiotyki (doksycyklina) | rozsiew, bolesne ogniska |
| MRSA/ciężkie | schematy złożone (trimetoprim-sulfametoksazol, klindamycyna, linezolid) | potwierdzona oporność |
Pielęgnacja skóry w trakcie leczenia: jak zmniejszać podrażnienie i wspierać barierę
W czasie terapii kluczowe jest łagodne traktowanie zmian i odbudowa bariery ochronnej skórze. Stosuj delikatne oczyszczanie dwa razy dziennie syndetem lub łagodnym żelem.

Po umyciu osuszaj skórę delikatnym dotknięciem ręcznika, bez tarcia. Następnie nałóż preparat leczniczy zgodnie z zaleceniem lekarza.
- Składniki wspierające: pantenol i alantoina — łagodzą i przyspieszają regenerację.
- Nawilżanie: lekkie balsamy dla skóry wrażliwej, bez substancji komedogennych.
- Unikać: tłustych, okluzyjnych mazideł i ciężkich kremów, które mogą zatykać ujścia.
„Delikatna pielęgnacja oraz czysta pościel i ręcznik to proste kroki, które zmniejszają ryzyko nawrotu.”
| Etap | Działanie | Dlaczego |
|---|---|---|
| Rano i wieczór | oczyszczanie 2× | usuwa bakterie i nadmiar sebum |
| Po oczyszczeniu | preparat leczniczy → lekki emolient | chroni barierę skóry |
| Higiena | częsta zmiana ręczników i pościeli | ogranicza ponowny kontakt z drobnoustrojami |
Aby ograniczyć świąd bez drapania, stosuj chłodne okłady, krótki prysznic i utrzymuj paznokcie krótko obcięte. W razie nasilonego dyskomfortu skonsultuj się z lekarzem.
Jak ograniczyć nawroty zapalenia mieszków: profilaktyka na co dzień i po depilacji
Codzienna rutyna działa najlepiej. Utrzymuj higienę skóry, często zmieniaj ręczniki i pościel oraz używaj własnych przyborów. Dezynfekcja maszynek i unikanie wielokrotnego używania jednorazówek ograniczają przenoszenie bakterii.
Protokół po depilacji: delikatne oczyszczenie antybakteryjnym mydłem, nałożenie łagodzącego kosmetyku, luźna odzież i przerwa od kolejnych zabiegów do pełnego wyciszenia skóry.
W domu organizuj higienę: osobne ręczniki dla osób z aktywnymi zmianami, częste pranie ubrań po aktywności i niepożyczanie maszynek. Przewiewne tkaniny i unikanie syntetyków redukują pot i tarcie.
Po basenie i jacuzzi zmień mokry strój od razu i unikaj gorących kąpieli, jeśli masz skłonność do nawrotów. To prosty sposób, by zmniejszyć ryzyko infekcji.
„Czyste narzędzia, sucha skóra i przewiewne ubrania to podstawy profilaktyki.”
| Na co zwrócić uwagę | Proste działania |
|---|---|
| Higiena narzędzi | Czyszczenie i dezynfekcja po użyciu |
| Po depilacji | Delikatne oczyszczanie, przerwa przed kolejnym zabiegiem |
| Odzież | Naturalne tkaniny, luźne kroje |
Jeśli mimo zmian nawyków pojawiają się nawracające czyraki lub liczne epizody, skonsultuj się z lekarzem — potrzebna będzie diagnostyka i leczenie przyczynowe.
Spokojny plan działania: obserwuj objawy, usuń przyczynę i reaguj na czas
Spokojny plan działania: obserwuj objawy, usuń możliwe przyczyny i reaguj szybko, jeśli stan się pogarsza.
Krótki algorytm: rozpoznaj charakter zmian, sprawdź wyzwalacze z ostatnich 72 godzin, przerwij golenie/depilację, ogranicz tarcie i stosuj łagodną pielęgnację.
Usuń źródło problemu: wymień ostrza, odstaw kosmetyki komedogenne, wybierz przewiewne ubrania i unikaj jacuzzi. W diagnostyce lekarz może zlecić wymaz.
Kiedy działać szybciej: silny ból, ropne guzki, zmiany na twarzy lub skórze głowy, ogólne osłabienie lub grupa ryzyka (cukrzyca, immunosupresja).
Nie wyciskaj ani nie drap; leczenie zależy od czynnika i może być miejscowe lub doustne. Lista kontrolna: obserwuj trend, notuj podejrzane przyczyny i skonsultuj się po 48–72 godzinach braku poprawy.

Twórca tego bloga łączy świat urody i lifestyle’u w lekki, praktyczny sposób. Dzieli się sprawdzonymi poradami pielęgnacyjnymi, inspiracjami dotyczącymi stylu oraz prostymi rytuałami, które poprawiają samopoczucie na co dzień. Stawia na naturalność, dobre nawyki i rozwiązania dopasowane do realnego życia — bez przesady, za to z wyczuciem i konsekwencją.